概要
上部消化管、下部消化管をはじめとして、膵胆道疾患、肝疾患などすべての消化器疾患に対応します。特に悪性腫瘍については、キャンサーボードにて消化器外科、放射線科をはじめとした院内各科と連携し、最適な治療が行えるように努めています。手術適応のない症例、手術を希望されない症例に対する化学療法に際しては、がん専門薬剤師と連携して最新の臨床試験結果をもとに、患者様個々の病態に応じて治療レジメン、治療薬の投与量、適切な副作用対策を決定しています。
診療の特色
上部消化管疾患
上部消化管疾患の診断は内視鏡検査が中心になります。当院では経鼻内視鏡も含めてハイビジョン画像で、画像強調観察、拡大観察が可能な最新鋭の内視鏡で検査を行っており胃癌、食道癌の早期発見、精査に取り組んでいます。消化管出血に対しては、夜間休日を問わず、緊急内視鏡止血を施行できる体制を整えています。カプセル内視鏡や小腸バルーン内視鏡による小腸の精査も可能です。
治療においても、早期食道癌、早期胃癌に対しての内視鏡治療(ESD:内視鏡的粘膜剥離術)を積極的に施行しています。進行癌に対しては、定期的に開催されるキャンサーボードで治療方針を検討しており、手術適応の無い(あるいは手術希望の無い)食道癌に対しては放射線治療科と連携して放射線化学療法や放射線単独療法を行っています。食道、胃、十二指腸の腫瘍性閉塞に対するステント療法も積極的に施行しています。
下部消化管疾患
大腸腫瘍
皆さんは大腸癌検診を受けていますか?便潜血検査が陽性だったら大腸カメラを受けるのが基本ですが、大腸カメラと聞くと「痛い」「苦しい」「恥ずかしい」というイメージを抱いて尻込みしてしまう方も多いと思います。
2017年の統計では、がんで死亡した人の内、大腸癌は肺癌に次いで2位になっています。大腸癌については食事や喫煙、運動不足などの生活習慣などの影響は分かりつつありますが、多くの要因が複雑に絡んでいて、いまだに有効な予防法が無いのです。だからこそ、大腸癌死の予防には検診が大変重要です。
多くの進行癌の患者さんとお話していて、「症状が無いから大丈夫だと思っていた」「痛くないのに進行癌だなんて信じられない」というお気持ちを数多く聞きます。大腸に限らず、多くの早期癌はほとんど症状がありません。痛みや血便など症状が出た時には、転移など病状が進行して、手術で切除できないことが多いのです。抗癌剤が必要な進行癌になる前に、早期癌の段階で切除した方が良い事は言うまでもありません。早期発見早期治療の恩恵を受けることができるのは無症状の内に検診を受ける人だけなのです。
また、検診については便潜血検査に対する誤解もよくあります。「2回の内1回だけ陽性だったから大丈夫」や「きっと痔のせいだろう」も間違いです。1回でも引っかかれば精密検査の対象です。痔の奥に大腸癌が潜んでいる可能性もあります。便潜血検査は大腸癌の9割が検出される優れた検査です。甘く見ないで大腸カメラを受けましょう。
大腸カメラについて
大腸カメラは、より苦痛が少なくなるように挿入性の向上した最新機種を使用し、炭酸ガス送気を全例に用いることで検査中、検査後の腹部膨満感を軽減しています。さらに必要に応じて拡大内視鏡を使用することで、ポリープの良悪性をその場で判断しています。ポリープ切除は年間約500例で、小さな病変は外来で施行しています。
多くの大腸癌は、小さな良性ポリープ=腺腫が、何年もかけて大きくなってポリープの一部が癌化すると考えられています(例外もありますが)。大腸カメラではなるべくポリープを見落とさずに検出することが重要で、腺腫発見率(adenoma detection rate:ADR)が大腸癌発見精度の指標となると報告されています(N Engl J Med 2014; 370:1298-1306)。当科の腺腫発見率は45%(2014年)で、欧米のdataより高く、それだけ丁寧に検査していると言えるでしょう。時に検査時間が長くなることもありますが、見落としの無い検査には十分な観察時間が必要であるとも言われています。
大腸ポリープ(良性腫瘍、または早期大腸癌)
大腸カメラを受けた際にポリープが発見された場合、病変のサイズや御本人の病状など条件が許せば、検査時にポリープ切除を行う場合もあります。この場合、電気メスを使用しない コールドポリペクトミーや、局所注射と電気メスを使用した内視鏡的粘膜切除術(endoscopic mucosal resection:EMR)などの方法を用います。
また、早期大腸癌に対する内視鏡治療の選択肢として2012年4月から内視鏡的粘膜下層剥離術(endoscopic submucosal dissection:ESD)が保険導入され、 従来の外科治療に代わる新しい治療法として注目されています。 大腸ESDは病変直下の粘膜下層に液体を注入し、盛り上がった粘膜下層を専用のナイフを使用して少しずつ剥ぎ取っていくという治療です。EMRやコールドポリペクトミーでは、サイズの大きな病変や平坦な病変は治療困難であり、早期癌でも数年前までは外科手術が主体でした。大腸ESDにより、大きな病変でも内視鏡治療可能となり患者さんへの負担も軽くなっています。
進行大腸癌
内視鏡治療が困難な進行大腸癌が発見された場合には、キャンサーボードで消化器外科・放射線科と連携の上、手術手術治療や抗癌剤治療など病状にあった治療を選択します。
近年の抗癌剤治療の進歩はめざましく、仕事など日常生活を継続しながら、外来での抗癌剤治療を長期間続けることが可能になっています。
炎症性腸疾患
多数の炎症性腸疾患症例(潰瘍性大腸炎、クローン病)の治療も行っております。
潰瘍性大腸炎の治療の中心はペンタサ・サラゾピリンに代表される5-アミノサリチル酸製剤とステロイド製剤になります。また炎症が直腸やS状結腸が中心の場合には注腸療法や座薬を用いることもあります。多くのばあい外来で治療が可能ですが、重症例では入院の上、精密検査および治療を行います。また再燃を繰り返す場合、ステロイド療法が効果が認められない場合には免疫調節剤、血球成分吸着・除去療法(GCAP)を併用します。クローン病の 薬物療法は潰瘍性大腸炎と同様に免疫異常や腸管炎症を抑制することにより症状を改善させます。また、クローン病の場合は必要に応じて栄養療法を併用して炎症の悪化を抑えていくことも必要です。
潰瘍性大腸炎、クローン病いずれも、内科治療に難渋する場合には必要に応じて消化器外科と連携し、腸管切除や狭窄解除などの外科治療を選択することもあります。
膵胆道疾患
膵胆道の病気は腹痛や黄疸などが代表的な症状であり患者さんに大きな苦痛をもたらします。
良性疾患では胆嚢炎、胆管炎、膵炎などが代表的な病気であり、PTGBD:経皮経肝的胆嚢ドレナージやPTCD:経皮経肝的胆管ドレナージなどの経皮経肝的処置やERCP:内視鏡的逆行性胆管膵管造影による内視鏡的処置が必要となります。いずれの処置も当科で行っております。
悪性疾患では膵臓癌、胆道癌が代表的ですが、いずれも早期発見が困難な悪性腫瘍であり半数以上の症例が発見時に手術不可能なほどに進行しているのが現状です。しかし、近年は診断精度の向上により早期発見を行うことが可能となってきました。その中の代表的な検査として、超音波内視鏡検査:EUSが挙げられます。観察だけではなく、超音波内視鏡ガイド下針生検(EUS-FNA)では迅速細胞診を付加することで診断能の向上と早期診断に力を注いでいます。膵胆道の悪性腫瘍は患者さんの病状とUS、EUS、CT、MRI、ERCP等の画像検査を総合的に判断し診断すべき疾患であり、とりわけ専門性が高い領域といえます。当科では膵胆道悪性腫瘍に対し専門医、指導医が早期に迅速かつ正確に診断するように努めています。一方で、これまでPTGBDやPTCDで対応せざるを得なかった閉塞性黄疸や、ドレナージに長期間入院を要した膵仮性嚢胞や被包化壊死などに対し、当科ではEUSを用いた治療が可能となっています。具体的には、EUSを用いた経胃的もしくは経十二指腸的胆管吻合術、急性膵炎の重篤な合併症である膵仮性嚢胞や被包化壊死に対してHot AXIOSシステムを用いた膵臓瘻孔形成術を行うことができます。最後に当科でEUSを用いて施行した肝内胆管胃吻合術と膵臓瘻孔形成術の症例をそれぞれ提示します。
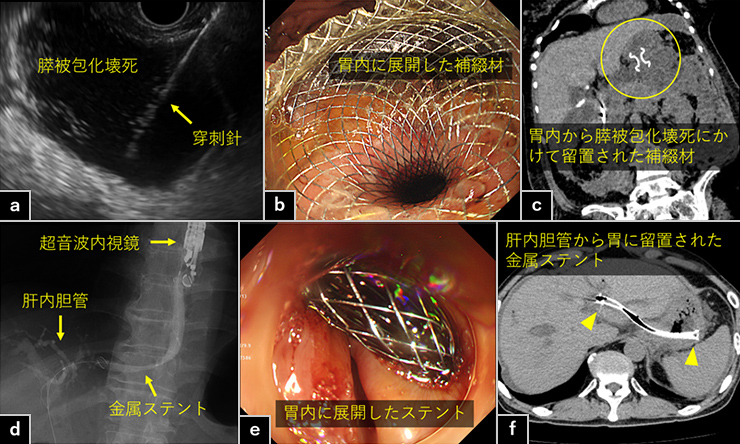
図d、e、f:悪性胆道狭窄、十二指腸狭窄に対し経胃的胆管吻合術を施行した症例
肝疾患
慢性肝炎
C型慢性肝炎は2014年9月にインターフェロンフリー治療が保険適応になって以来、ほとんどの患者さんでウイルス排除が可能な時代になり、当院でも380症例を超える症例に治療を行っています。これまでのインターフェロン治療に比べて副作用が軽いため、入院が不要であり、外来でより安全に治療ができるのが特徴です。B型肝炎についてはエンテカビル(バラクルード)、テノホビル(テノゼット)、テノホビル・アラフェナミド(ベムリディ)などの核酸アナログ製剤を多数の患者様に投与を行い、効果を上げています。若い方についてはインターフェロン治療も行っています。
急性肝炎
当院を受診される患者様に加え、重症例や原因が不明で経過が悪い症例など、他院からの紹介を広く受け入れて治療を行っています。
肝硬変
最近は栄養療法が重要な治療になってきています。当院では7年前から間接熱量計を導入し、患者様一人一人にあった栄養指導を目指しています。その他、B型肝硬変では核酸アナログ製剤の投与を行い、また、C型肝硬変の初期の方に対してはインターフェロンフリー治療を行っています。
脂肪性肝疾患
最近脂肪肝による肝機能障害が増加してきており、また脂肪肝を背景とした肝がんの発生も年に数例みられます。脂肪肝は肝硬変に至り、肝がんが発生する可能性がある病態であることを啓蒙し、糖尿病や脂質異常症などがあればそれらの治療を行いながら適宜栄養指導などを行い、定期的に経過を見ています。
肝がん
肝がんも早期発見が重要です。発癌の危険が高い慢性肝炎、特に肝硬変では超音波検査、CT検査、MRI検査を定期的に行い早期発見に努めており、他施設からの紹介も広く受け入れています。またCT検査やMRI検査で診断が難しい腫瘍や、腎機能障害や造影剤アレルギーなどで造影CTや造影MRIが困難な患者さんに対しては、造影超音波検査を積極的に行っています。
肝がんの治療法には肝切除術、肝動脈塞栓術、経皮的ラジオ波焼灼術、放射線治療(定位照射)、化学療法など様々なものがありますが、肝機能や年齢、癌の進行度などを十分に検討して治療方針を決定し、消化器外科や放射線科と密接に連携をとりながら治療を行っています。経皮的ラジオ波焼灼術は2000年から行っており、隣接する臓器に腫瘍が近く、治療が難しい場合には人工腹水や人工胸水を作成して治療を行うなどの工夫を行っています。
診療実績
2023年1月~12月の新入院患者数1,707人、1日平均入院患者数50.2人、平均在院日数は9.6日でした。内視鏡検査件数は下記の通りです。
内視鏡検査数
| 令和5年 | |||
|---|---|---|---|
| 上部消化管内視鏡検査 | 5,603例 | 止血術 | 87例 |
| EIS、EVL | 29例 | ||
| ESD | 63例 | ||
| 胃瘻造設術 | 42例 | ||
| 食道拡張術 | 19例 | ||
| 食道ステント | 2例 | ||
| 胃・十二指腸ステント | 0例 | ||
| 下部消化管内視鏡検査 | 2,307例 | ポリペクトミー、EMR | 604例 |
| ESD | 41例 | ||
| 止血術 | 67例 | ||
| 下部消化管ステント | 30例 | ||
| 経肛門的イレウス管挿入 | 12例 | ||
| ERCP | 468例 | ENBD | 41例 |
| EST | 201例 | ||
| EPBD | 30例 | ||
| 胆管ステント | 214例 | ||
| 膵管ステント | 51例 | ||
| 採石術 | 162例 | ||
| 胆膵IDUS | 41例 | ||
| 超音波内視鏡 | 298例 | EUS(プローブを除く) | 255例 |
| EUS-FNA | 43例 | ||
| 小腸内視鏡 | 26例 | シングルバルーン内視鏡 | 7例 |
| カプセル内視鏡 | 19例 | ||
スタッフ紹介
日本消化器病学会消化器病専門医
日本消化器内視鏡学会専門医
日本肝臓学会専門医
日本内科学会認定医
日本内科学会総合内科専門医
日本消化器病学会消化器病専門医
日本内科学会専門医・認定医
日本消化器病学会消化器病専門医・指導医
(甲信越支部評議員)
日本消化器内視鏡学会消化器内視鏡専門医
・指導医(甲信越支部評議員)
日本がん治療認定医機構がん治療認定医
日本消化器病学会専門医
日本消化器内視鏡学会専門医・指導医
日本消化管学会胃腸科専門医
日本がん治療認定医機構がん治療認定医
日本内科学会総合内科専門医
日本消化器病学会消化器病専門医
日本肝臓学会専門医、臨床研修指導医
日本消化器内視鏡学会消化器内視鏡専門医
面接指導実施医
日本消化器病学会消化器病専門医
日本肝臓学会肝臓専門医
日本消化器内視鏡学会専門医
日本消化器病学会専門医
日本消化器内視鏡学会専門医
日本消化器病学会専門医・指導医
日本消化器内視鏡学会専門医・指導医
日本がん治療認定医機構がん治療認定医
日本膵臓学会認定指導医
日本胆道学会認定指導医
日本消化器病学会専門医
日本消化器内視鏡学会専門医
日本消化器病学会専門医
日本消化器内視鏡学会専門医
診療担当一覧
| 月 | 火 | 水 | 木 | 金 | ||
|---|---|---|---|---|---|---|
| 初診 | 鎌倉 雅人 (第1.3.5週) 徳竹 康二郎 (第2.4週) | 森 宏光 (第1.3.5週) 小澤 由季 (第2.4週) | 山下 裕騎 (第1.3.5週) 伊藤 哲也 (第2.4週) | 藤澤 亨 (第1.3.5週) 近藤 翔平 (第2.4週) | 柴田 景子 (第1.3.5週) 髙橋 芳之 (第2.4週) | |
| 再診 | AM | 藤澤 亨 伊藤 哲也 小澤 由季 | 柴田 景子 和田 秀一 | 森 宏光 | 伊藤 哲也 徳竹 康二郎 | 山下 裕騎 |
| PM | 髙橋 芳之 近藤 翔平14:00~ | 藤澤 亨 岡 優祐15:00~ | 森 宏光 鎌倉 雅人 | 和田 秀一 山下 裕騎 森 宏光 小澤 由季15:00~ | 徳竹 康二郎 山下 裕騎 | |
